Stellenwert der Osteoprotektion in der urologischen Therapie am Beispiel des Prostatakarzinoms
Nach wie vor ein schwieriges Thema, da allzu oft nicht in unserem Fokus. „Das ist doch viel zu selten“ bekommt man oft zu hören. Aber ist das wirklich ein seltenes Problem? 90% der Prostatakarzinompatienten sind zum Todeszeitpunkt metastasiert (1). Dies als auch unsere Hormonablative Therapie erhöhen die Knochenfragilität (2) wie es bereits Shahinian in Abhängigkeit zur Dauer der Androgendeprivation in 2005 an über 50000 untersuchten Patienten zeigen konnte. Der natürliche Knochenschwund des alternden Mannes beträgt etwa 0,5%/Jahr. Dies wird um das 9-fache auf 4,5%/Jahr gesteigert, sobald wir eine antiandrogene Therapie durchführen (3). Damit ist der jährliche Knochenmasseverlust des Mannes höher als bsp. bei einer postmenopausalen Frau gleichen Alters. Dies alles führt sehr wohl zu osteoporotischen Frakturen. Ist dies nur Folge der klassischen ADT oder auch bei den neuen Antihormontherapien (NAH) zu beobachten? Auch hier gibt es eine fundierte Datenlage.
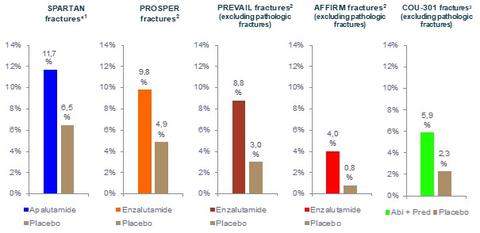
Hier sind die Subgruppen der klassischen Zulassungsstudien für die uns bekannten NHAs Apalutamid, Abirateron und Enzalutamid beispielhaft dargestellt. Die Wahrscheinlichkeit, eine osteoporotische Fraktur zu erleiden, liegt bei ca. 10% wie in Abb.1 verdeutlicht (4). Und ja es macht auch einen großen Unterschied, ob ich in der onkologischen Behandlung solcher Patienten zusätzlich Osteoprotektiva wie bsp. Denosumab oder Bisphosphonate einsetzte, um osteoporotische Frakturen zu vermeiden oder aber eben nicht. In der aktuell laufenden EORTC-Studie 1333/ PEACE-3 wurde auf dem ASCO 2021 der Einfluss solcher Medikamente in beeindruckender Weise aufgezeigt (5). In diesem Studienprotokoll wird der Einfluss der Kombinationstherapie von Enzalutamid und Radium-223 auf das Überleben bei mCRPC Patienten vs. Enzalutamid überprüft. Eine Subgruppenanalyse betrachtete die Häufigkeit osteoporotischer Frakturen mit und ohne osteoprotektiver Therapie. In beiden Armen konnte das Auftreten osteoporotischer Frakturen signifikant sowohl nach 12 Monaten als auch nach 24 Monaten von 37,1% auf 2,7% bzw. im Enzalutamid-Arm von 15,6% auf 2,6% gesenkt werden, wenn zusätzlich Osteoprotektiva eingesetzt wurden. Ein wahrlich beeindruckendes Ergebnis.
Natürlich stellt sich die Frage, welche Behandlung wann erfolgen sollte. Ein vermeintlicher Blick in unsere Leitlinien, insbesondere die S-3-Leitlinie zum Prostatakarzinom (2021) sollte hier weiterhelfen. Aber überrascht stellt man fest, dass diese zur Prophylaxe der Osteoporose keinerlei Handlungsempfehlungen bereithält. Stattdessen wird auf die S3-Leitlinie Supportivtherapie (2020) verwiesen, welch wiederum Ihrerseits auf die DVO Leitlinie (Dachverband Osteologie) aus 2017 verweist. Bei der Behandlungsindikation müssen wir unterscheiden zwischen einer rein osteoporotischen Therapieindikation und der Behandlung bei Vorliegen von Knochenmetastasen. Im zweiten Setting stehen uns mit Denosumab 120 mg s.c. oder der altbekannten Zoledronsäaure 4 mg i.v. jeweils in 4-wöchentlichen Intervallen sehr gute Alternativen zu Verfügung. In der rein osteoporotischen Indikation beim Mann ist nur das Denusomab mit 60 mg s.c. im 6-monatl. Intervall oder einzig die Zoledronsäure eines Generikaherstellers (Aclasta 1 x jährlich i.v. 5 mg Infusion) zugelassen, wobei die Datenlage für das Denosumab eindeutig besser ist (6). Grundsätzlich sollte in allen Behandlungspfaden zusätzlich Vitamin D 400 IE und Calcium 500 mg/d (7) substituiert werden.
Es ist also festzustellen, dass sowohl die Häufigkeit osteoporotischer Frakturen unter ADT/NHA häufig ist, als auch die zur Vermeidung möglichen Therapieansätze rational und erfolgreich sind. Aber wie sieht der Behandlungsalltag bei uns niedergelassenen Urologen denn wirklich aus? D-UO (Deutsche Uroonkologen e.v.) führte hierzu unlängst eine retrospektive Untersuchung durch (8). Von 3692 Patienten befanden sich 22,9% (844) im Stadium des mHSPC. Nur jeder 5. (21,7%) erhielt eine medikamentöse Osteoprotektion. Und nur bei knapp der Hälfte der Patienten erfolgte eine Supportivtherapie mit Calcium und Vitamin D.
Dies sind ernüchternde Daten und zeigt eindeutig einen klaren Schulungsbedarf der ärztlichen Kollegen, um nicht nur das Prostatakarzinom, sondern auch unsere verursachten Therapiefolgen optimal zu begleiten. Wir dürfen nicht vergessen, dass in diesem palliativen Setting die Lebensqualität unserer Patienten an erster Stelle stehen sollte.