Zweitmalignom: primäre Strahlentherapie vs. Operation
Haben Patienten mit Prostatakrebs (PCa) eine höhere Inzidenz und ein höheres Risiko für die Entwicklung eines Zweitmalignoms nach einer primären Strahlentherapie (RT) im Vergleich zu Behandlungen ohne RT? Dieser Fragestellung gingen Hilary P. Bagshaw et al. (Stanford, USA) in einer retrospektiven Kohortenstudie mit männlichen Veteranen ab 18 Jahren aus der Veterans Affairs Corporate Datenbank nach, bei denen zwischen dem 1. Januar 2000 und dem 31. Dezember 2015 ein lokalisiertes PCa (Tumorstadien T1-T3) ohne Krebsvorgeschichte diagnostiziert wurde. In die Analysen eingeschlossen wurden 143.886 von 154.514 Patienten. Der primäre Endpunkt war die Diagnose eines Zweitmalignoms ≥ 1 Jahr nach der PCa-Diagnose.
Summary
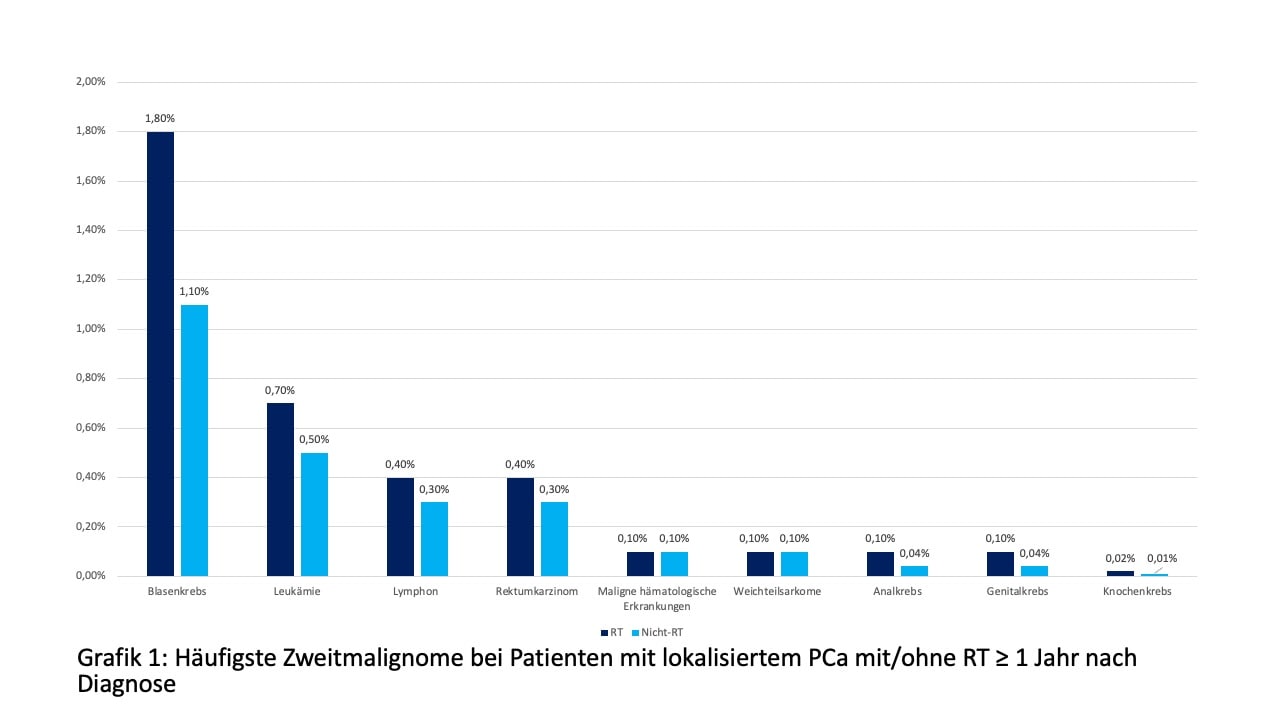
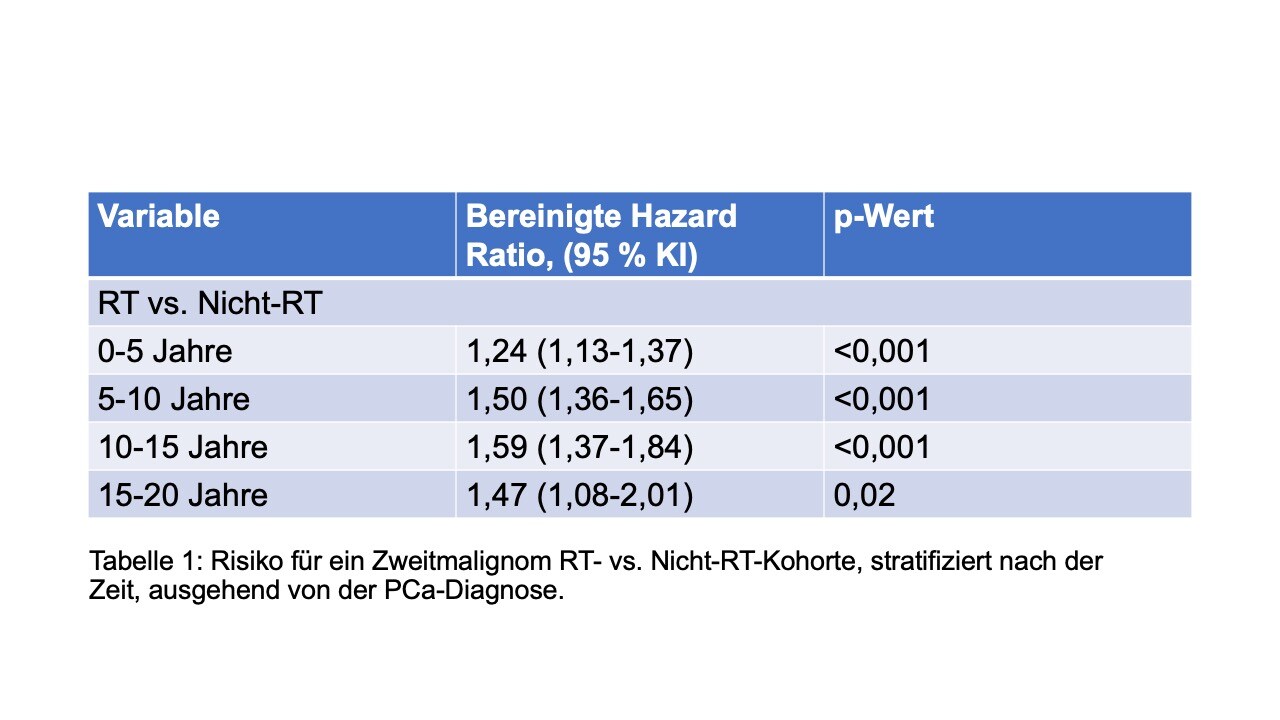
Die in die retrospektive Kohortenstudie von Hilary P. Bagshaw et al. (Stanford, USA) eingeschlossenen 143.886 Veteranen mit lokalisiertem PCa (medianes Alter 65 [IQR 60-71] Jahre) wurden im Median 9 (6-13) Jahre nachbeobachtet. Insgesamt erhielten 52.886/143.886 (36,8 %) Patienten eine primäre RT und 91.000/143.886 (63,2 %) wurden ohne RT behandelt. Mindestens 1 Jahr nach der PCa-Diagnose hatten 4.257 der Patienten (3,0 %) ein Zweitmalignom entwickelt. Darunter 1.955 Patienten (3,7 %) in der Kohorte mit RT vs. 2.302 Patienten (2,5 %) in der Kohorte ohne RT. In den multivariaten Analysen zeigten in den Jahren 1-5 nach der PCa-Diagnose die Patienten in der RT-Kohorte ein signifikant höheres Risiko für ein Zweitmalignom als jene in der Kohorte ohne RT (Hazard Ratio [HR] 1,24; 95-%-Konfidenzintervall [KI] 1,13-1,37; p<0,001). Das Risiko für ein Zweitmalignom stieg in den folgenden 15 Jahren weiter an: In den Jahren 5-10 lag die bereinigte HR entsprechend bei 1,50 (95 %-KI 1,36-1,65; p<0,001), 10-15 Jahre später betrug die HR 1,59 (95 % KI 1,37-1,84; p<0,001) und nach 15-20 Jahren 1,47 (95 % KI 1,08-2,01, p=0,02). Am häufigsten wurde Blasenkrebs als Zweitmalignom beobachtet (Kohorte mit RT: 1,8 % vs. Kohorte ohne RT: 1,1 %), gefolgt von Leukämie (0,7 % vs. 0,5 %), Lymphom (0,4 % vs. 0,3 %), und Rektumkarzinom (0,4 % vs. 0,3 %). </p>
Details
Rationale
Beim lokalisierten PCa stehen unterschiedliche Therapieoptionen zur Verfügung: radikale Prostatektomie, Strahlentherapie und in einigen Fällen aktive Überwachung. Dabei sind die Langzeitergebnisse zur PCa-spezifischen Mortalität der Therapieoptionen vergleichbar. Das gilt jedoch nicht für die Risikoprofile. Bei der RT der Prostata werden Blase, Rektum und andere nahe gelegene Strukturen, einschließlich des Knochenmarks, hohen Strahlendosen ausgesetzt. Studiendaten über das Auftreten von Zweitmalignomen sind widersprüchlich.
Um das langfristige Risiko nach einer primären RT für ein Zweitmalignom zu bewerten, führten Hilary P. Bagshaw et al. (Stanford, US) eine retrospektive Kohortenstudie mit vom Gesundheitssystem der Veterans Affairs (VA) betreuten Patienten durch. Ziel war es herauszufinden, ob bei mit RT behandelten PCa-Patienten häufiger ein Zweitmalignom auftritt bzw. das Risiko dafür höher ist, verglichen mit Patienten ohne RT (Operation bzw. medikamentöse Therapie, active surveillance, watchful waiting).
Studienpopulation und Methodik
Die Arbeitsgruppe screente für die retrospektive Kohortenstudie 154.514 Patienten ab 18 Jahren aus der Veterans Affairs Corporate Datenbank, bei denen zwischen dem 1. Januar 2000 und dem 31. Dezember 2015 ein lokalisiertes PCa (Tumorstadien T1-T3) ohne Krebsvorgeschichte diagnostiziert wurde. Insgesamt 143.886 Patienten wurden in die Studie eingeschlossen. Die Datenauswertung erfolgte vom 1. Mai 2021 bis zum 22. Mai 2022. Als primärer Endpunkt wurde die Diagnose eines Zweitmalignoms ≥ 1 Jahr nach der PCa-Diagnose definiert.
Ergebnisse
Charakteristika der Kohorte
Von den 143.886 in die Studie eingeschlossenen PCa-Patienten mit lokalisiertem PCa erhielten in dem Jahr nach der PCa-Diagnose 91.000 (63,2 %) eine Therapie ohne Bestrahlung, wobei 31.218 (34,3 %) eine Operation und 59.782 (65,7 %) active surveillance, medikamentöse Therapie oder watchful waiting erhielten. 52.886 (36,8 %) bekamen eine RT. Die Patienten hatten ein medianes Alter von 65 (IQR 60-71) Jahren. Das mediane Alter (IQR) war in beiden Kohorten ähnlich (66 [61-71] Jahre in der RT-Kohorte gegenüber 65 [60-72] in der Nicht-RT-Kohorte). Die Patienten in der RT-Kohorte wiesen im Vergleich zur Nicht-RT-Kohorte höhere Gleason-Scores auf (beispielsweise Gleason-Score >8 Punkte: n=8.601; 16,3 % vs. n=8.944, 9,8 %; p<0,001) und="" ein="" h="">
Die häufigsten Zweitmalignome
Bei einer medianen Nachbeobachtungszeit von 9 (IQR 6-13) Jahren wurde bei 4.257 Patienten (3,0 %) ≥1 Jahr nach der PCa-Diagnose ein Zweitmalignom identifiziert. Davon waren 1.955 Patienten (3,7 %) in der RT-Kohorte und 2.302 Patienten (2,5 %) in der Nicht-RT-Kohorte. Grafik 1 zeigt die am häufigsten festgestellten Zweitmalignome.
Die Zeitspanne bis zum Auftreten von Zweitmalignomen
Die mediane Zeit bis zur Entwicklung eines Zweitmalignoms betrug im Median 6 (IQR 3-9) Jahre nach der PCa-Diagnose (RT-Kohorte: 6,2 [IQR 3,5-9,5] vs. Nicht-RT-Kohorte: 5,5 [IQR 3,2-8,7]. Die mediane Zeit bis zur Entwicklung der vier häufigsten Zweitmalignome lag in der RT-Kohorte vs. Nicht-RT-Kohorte für Blasenkrebs bei 6,2 (IQR 3,5-9,4) vs. 5,2 (IQR 3,1-8,4) Jahren; für Leukämie bei 5,8 (IQR 3,6-9,2) vs. 5,7 (IQR 3,3-8,9) Jahren: für Lymphom bei 5,7 (IQR 3,6-8,7) vs. 5,9 (IQR 3,3-9,0) und für Rektumkarzinom bei 6,3 (IQR 3,3-9,9) vs. 5,0 (IQR 2,8-7,9).
Die Number needed to harm (NNH), d.h. die Anzahl der Patienten, die eine Strahlentherapie erhalten müssen, damit 1 zusätzlicher Patient ein Zweitmalignom entwickelt, nahm im Laufe der Zeit ab: Die NNH betrug 333 für den Zeitraum von 0 bis 5 Jahre nach der PCa-Diagnose; 95 für 5 bis 10 Jahre nach der Diagnose, 53 für 10 bis 15 Jahre nach der Diagnose und 40 für 15 bis 20 Jahre nach der Diagnose.
Tabelle 1 zeigt das Risiko für ein Zweitmalignon für die RT-Kohorte vs. Nicht-RT-Kohorte, stratifiziert nach der Zeit, ausgehend von der PCa-Diagnose.
Das Alter bei der Diagnose (HR 1,03 pro zusätzlichem Lebensjahr; 95 % KI 1,03-1,03 pro zusätzlichem Lebensjahr; p<0,001) und ein höherer PCa-Komorbiditätsindex (Score 3-4 vs. 0: HR 1,12 [95 % KI 1,01-1,24; p=0,04]; Score ≥5 vs. 0: HR 1,19 [95 % KI 1,11-1,28; p<0.001]) waren mit einem höheren Risiko für die Entwicklung eines Zweitmalignoms assoziiert, während ein späteres vs. früheres Diagnose-Jahr (HR 0,99 pro zusätzlichem Jahr; 95 % KI 0,98-1,00 pro zusätzlichem Jahr; p=0,04) mit einem geringeren Risiko assoziiert war.
Die Sensitivitätsanalysen
Sensitivitätsanalysen, die ausschließlich Patienten einschlossen, die mit einer primären Strahlentherapie oder einem chirurgischen Eingriff behandelt wurden, ergaben ein durchgängig signifikant höheres Risiko in den ersten 5 Jahren für ein Zweitmalignom bei der RT-Kohorte vs. Patienten mit chirurgischem Eingriff (HR 1,22; 95 % KI 1,07-1,39; p=0,003) und ein analoges höheres Risiko im Zeitverlauf (Jahre 5-10: HR 1.54 [95 % KI 1.34-1.76; p<0,001]; Jahre 10-15: HR 1,58 [95 % KI 1,31-1,92; p<0,001]; Jahre 15-20: HR 1,44 [95 % KI 1,01-2,06; p=0,046]). Eine zusätzliche Sensitivitätsanalyse, die eine Kovariable für das Rauchen in der Vorgeschichte enthielt und sich auf Patienten mit verfügbaren Daten beschränkte, zeigte konsistente Ergebnisse (Jahre 0-5: HR 1,22 [95 % KI 1,09-1,36; p<0,001]; Jahre 5-10: HR 1,48 [95 % KI 1,32-1,67; p< 0,001]; Jahre 10-15: HR 1,58 [95 % KI 1,31-1,90; p<0,001]; Jahre 15-20: HR 1,46 [95 % KI 0,93-2,29; p=0,10]).
Fazit
In dieser Kohortenstudie hatten Patienten mit lokalisiertem PCa, die eine primäre Strahlentherapie erhielten, ein höheres Risiko, ein Zweitmalignom zu entwickeln, als Patienten, die keine Strahlentherapie erhielten – das Risiko nahm in Laufe der Zeit zu, insbesondere 10 Jahre oder mehr nach der Behandlung. Insgesamt waren Inzidenz und Risiko für ein Zweitmalignom in beiden Kohorten relativ gering.
Die Autoren schließen, dass die Auswahl des Patienten und die gemeinsame Entscheidungsfindung wichtig sind, wenn es darum geht, die Therapieoptionen abzuwägen. Auch wenn das Risiko für Zweitmalignome gering ist, sollte das Risiko-Nutzen-Profil der RT im Beratungsgespräch mit PCa-Patienten erörtert werden.